Volfa-Parkinsona-Vaita sindroms (WPW sindroms) ir slimību grupa, kas saistīta ar sirdsdarbības traucējumiem. Tos izraisa t.s. palīgceļš vai nepareizs elektriskais ceļš sirdī, kas izraisa nepareizu elektrisko impulsu izplatīšanos.Kas tas īsti ir, kādi simptomi ir raksturīgi šim sindromam un kāpēc tas var apdraudēt dzīvību?
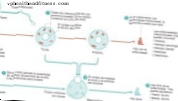
Volfa-Parkinsona-Vaita sindroms, t.i., WPW komanda, pieder pie tā sauktajām pirmseksitācijas komandām. Ko tas nozīmē? Veselā, normāli funkcionējošā sirdī impulsu muskuļu šūnu uzbudināšanai un sinhronai saraušanai rada sinusa mezgls. Tādējādi tas izplatās caur ātrijiem, stimulējot tos darboties. Tajā pašā laikā šis impulss nonāk atrioventrikulārajā mezglā, caur kuru tas tiek pārnests uz kambariem. Atrioventrikulārajā mezglā ir minimāla impulsu pārraides kavēšanās (par 0,1 sekundes), kas nepieciešama, lai pareizi sinhronizētu ātriju un sirds kambaru darbu un tādējādi nodrošinātu optimālu sirds darbību.
Pre-ierosmes sindroma gadījumā starp priekškambariem un kambariem ir tā saucamais piederumu ceļš (parasti Kenta saišķis). Tāpēc elektriskais impulss bez kavēšanās var izplatīties no ātrijiem uz kambariem, negatīvi ietekmējot sirds efektivitāti. Turklāt sirds kambaru elektriskā aktivitāte var izraisīt priekškambaru atjaunošanos ritmā, kas atšķiras no sinusa mezgla noteiktā ritma, izmantojot papildu vai fizioloģisku ceļu. Šādas priekškambaru stimulācijas (ar papildu ceļu caur sirds kambaru elektrisko aktivitāti) turpmākas sekas var būt atjaunota sirds kambaru stimulācija, šoreiz pa fizioloģisko ceļu, t.i., caur atrioventrikulāro vai papildu mezglu.
Tāpēc pirms ierosmes sindroma gadījumā var būt situācija, kad elektriskais impulss cirkulē caur sirdi: priekškambari - atrioventrikulārais mezgls - kambari - papildu ceļš - ātriji - un tā tālāk.
Šajā gadījumā galvenais pulsa ģenerators - sinusa mezgls, kas regulē sirdsdarbības ātrumu, zaudē šo kontroli un sirds ritms kļūst pārāk ātrs. Vēl viena WPW raksturīga iezīme ir tahiaritmija, t.i., pārāk ātra, neregulāra sirdsdarbība, ko izraisa patoloģiska retrogrāda impulsa vadīšana no kambariem uz priekškambariem. Izņemot impulsa fizioloģisko gaitu, WPW ir iespējami šādi vadīšanas ceļi (katra no tām ir tahiaritmija):
- priekškambari - atrioventrikulārais mezgls - kambari - aksesuāra ceļš - ātriji
- priekškambari - aksesuāra ceļš - kambara - atriuma-atriuma mezgls
Impulsa darbības veidu var atšķirt, pamatojoties uz EKG ierakstu - QRS kompleksa analīzi, PQ intervālu un tieši EKG ir galvenais diagnostikas rīks. Visprecīzākais ir elektrofizioloģiskais tests, t.i., elektrisko impulsu norises novērošana caur sirdī ievietotu uztvērēju.
Lasiet arī: Elektriskā vētra - bīstama parādība pacientiem ar implantētu ICD Sirds blokāde: kas tas ir, kā to atpazīt un ārstēt? Sirds ritma traucējumi: cēloņi un simptomiWPW sindroma simptomi
Simptomi parādās agri - tas ir, jau bērniem un jauniešiem, jo piederuma ceļa esamība (kas izraisa WPW sindromu) ir iedzimta patoloģija. Visizplatītākie simptomi ir:
- sirdsklauves uzbrukumi (rodas pēkšņi un pēkšņi norimst)
- ātras sirdsdarbības lēkmes
- ģībonis
- retāk simptoms ir nepārtraukts ātrs sirds ritms.
Sirds mazspēja var būt neārstētas simptomātiskas WPW sekas. Reizēm pirmais simptoms ir kambaru fibrilācija, kas ir viens no iespējamiem pēkšņas sirds apstāšanās mehānismiem. Šis risks ir īpaši svarīgs cilvēkiem, kuri cieš no priekškambaru mirdzēšanas, kad piederuma ceļš veic visus impulsus no ātrijiem uz kambariem.
WPW komanda: ārstēšanas metodes
WPW sindroma ārstēšana tiek veikta ad hoc kārtībā, kad nepieciešams apturēt ātras sirdsdarbības uzbrukumu (tahiaartīmiju), un hroniski, kad ārstēšanas mērķis ir novērst vai novērst vadītspēju ar papildaprīkojumu.
Pirmajā gadījumā - lai apturētu tahiaritmijas lēkmi, jāstimulē klejotājnervs, kura iedarbība palēnina sirdsdarbību, to var panākt ar miega sinusa masāžu, sejas piepildīšanu ar ledu vai provocējot vemšanu, farmakoloģiskās metodes ietver beta blokatorus un kanālu blokatorus. kalcijs.
Hroniskas ārstēšanas metodes izvēle ir atkarīga no simptomu intensitātes un pacienta vēlmēm. Konsultatīvu stratēģiju var izmantot bez simptomiem un gadījumos, kad ir vienreizēji tahiaritmijas uzbrukumi, un šajā gadījumā dažreiz tiek ieteikta "ātras lietošanas tablete", viena zāļu deva, kas jālieto krampju gadījumā.
Hronisku farmakoloģisko ārstēšanu var veikt ar daudzām zālēm, tostarp: beta blokatoriem, amiodaronu, propafenonu, diemžēl neviens no tiem pilnībā neizslēdz aritmijas iespēju. Metode, kas nodrošina pilnīgu atveseļošanos, ir invazīva ārstēšana - piederumu ceļa perkutāna ablācija. Procedūra visbiežāk tiek veikta caur augšstilba vēnu un ietver sekundārā ceļa iznīcināšanu ar radio frekvences strāvu. Procedūras risks ir mazs, un ieguvumi no tā ir milzīgi, ņemot vērā faktu, ka efektīva procedūra novērš sirds kambaru fibrilācijas risku, kā arī novērš tahiaritmiju rašanos, tādējādi atbrīvojot pacientu no simptomiem. Ablācija var būt pirmās izvēles terapija pat pacientiem bez simptomiem, un noteikti tā ir jāņem vērā, ja farmakoloģiskā terapija ir neefektīva, arī tad, ja pacientam ir bijusi papildinoša sirds kambaru fibrilācija un ja pacientam ir priekškambaru mirdzēšana un priekškambaru impulss tiek virzīts uz kambari caur piederuma ceļu (bez kavēšanās atrioventrikulārajā mezglā). Ablācija tiek uzskatīta arī par biežiem tahiaritmijas uzbrukumiem. Tik plašs indikāciju klāsts ablācijai ir saistīts ar faktu, ka tā ir procedūra, kas pilnībā atbrīvo kambara fibrilācijas risku, kas saistīts ar piederuma ceļu.
WPW ir papildu ceļa rezultāts, kas traucē normālu elektrisko impulsu izplatīšanos sirdī. Tas var būt asimptomātisks, izraisīt tikai ātrākas, neregulāras sirdsdarbības sajūtu, dažreiz pirmā izpausme ir kambaru fibrilācija. Farmakoloģiskā ārstēšana nav pilnībā efektīva, un pilnīgu atveseļošanos var panākt, tikai atceļot piederumu ceļu. Ir svarīgi, lai WPW komanda tiktu atklāta un efektīvi ārstēta, jo tās sekas var būt bīstamas dzīvībai.